Querschnittslähmung
Eine Querschnittslähmung beschreibt eine Rückenmarksschädigung im Hals-, Brust- oder Lendenwirbelbereich. Die Ausprägung der Symptomatik ist unterschiedlich, je nachdem welche Ursachen dem Querschnitt zu Grunde liegen, auf welcher Höhe und in welchem Ausmaß das Rückenmark betroffen ist.
Erfahren Sie mehr darüber - was eine Querschnittslähmung ist und welche Behandlungs- bzw. Therapiemethoden zur Auswahl stehen. Des Weiteren erhalten Sie Informationen zu den Ursachen, Symptomen, langfristigen Heilungschancen sowie zur Diagnosestellung…
Was ist eine Querschnittslähmung?
Eine Querschnittslähmung (auch Querschnittlähmung) bezeichnet die Schädigung des Rückenmarks (ICD-10 CODE: G82, S14, S24, S34). Das Rückenmark befindet sich im Wirbelkanal der Wirbelsäule und wird durch Rückenmarkshäute (meninges spinales) und Flüssigkeit (Liquor cerebrospinalis) geschützt. Das Rückenmark ist eine Ansammlung von Nervensträngen. Diese sind dafür zuständig Informationen vom Gehirn (zentral) in die Peripherie (z.B. Muskel, Haut, etc.) hin und zurück zu transportieren.
Das Rückenmark leitet folgende Informationen vom Gehirn zum Körper (Efferenzen):
- Bewegungsinformationen (motorische Nerven): wenn diese beim Muskel ankommen, entsteht Bewegung
Das Rückenmark leitet folgende Informationen vom Körper zum Gehirn (Afferenzen):
- Rückmeldung über Schmerz, Temperatur, Berührungs- und Druckempfinden (protopathische Sensibilität)
- Rückmeldung über den feinen Tastsinn oder Diskriminationssinn (epikritische Sensibilität): Die Berührung zweier nahe aneinander liegender Punkte wird als zwei separate Reize wahrgenommen und nicht als einer.
- Rückmeldung über den Lagesinn (Tiefensensibilität): Wie steht unser Körper im Raum?

In der Regel bilden Afferenzen und Efferenzen mit dem Gehirn einen Kreislauf und es erfolgt ein ständiger Abgleich zwischen erwarteter und tatsächlicher Situation. Aber nicht alle Informationen müssen über das Gehirn laufen. Manchmal sind Afferenzen und Efferenzen auch direkt miteinander verbunden. Diese direkte Verbindung kennen wir als Reflex (z.B. Patellarsehnenreflex).
Zusätzlich zu Bewegung und Empfindung ist das Rückenmark auch für Informationen über das Herz-Kreislauf-System und die inneren Organe zuständig (autonome Nerven). Durch die autonomen Nerven werden der Herzschlag, die Atmung, die Verdauung und vieles mehr geregelt.
Tritt also eine Schädigung des Rückenmarks auf, können Beeinträchtigungen beim Spüren und Bewegen sowie Funktionsstörungen der inneren Organe auftreten. Welche Symptome auftreten, ist abhängig von Ausmaß (inkomplett/komplett) und Höhe der Rückenmarksschädigung.
Bezugnehmend auf die Motorik bedeutet ein hoher Querschnitt (z.B. in der Halswirbelsäule) zumeist eine Lähmung (Plegie) aller Extremitäten. Diese Lähmung der Arme und Beine wird als Tetraplegie bezeichnet. Bei einem niedrigen Querschnitt (z.B. in der Lendenwirbelsäule) kommt es zu Plegien in den Beinen. Dies nennt man Paraplegie und tritt etwas häufiger als die Tetraplegie auf (Schweizer Paraplegiker Vereinigung 2012).
Ist eine Lähmung (Plegie) nicht vollständig ausgeprägt, spricht man von einer Parese (unvollständige Lähmung). Somit hört man auch gelegentlich die Begriffe Tetraparese und Paraparese.
Erfahren Sie mehr über die Formen der Querschnittslähmung >
Ursachen einer Querschnittslähmung
Querschnittslähmungen können grundsätzlich bei allen Erkrankungen, die das Rückenmark betreffen, auftreten. Man unterscheidet traumatische und nicht-traumatische Ursachen, wobei letztgenannte weniger häufig der Grund sind.
Trauma
Verletzungen (Traumata) sind der häufigste Grund für eine Rückenmarksschädigung. Dabei sind in bis zu 70 % der Fälle Unfallgeschehen des täglichen Lebens für die Rückenmarksverletzung verantwortlich. Sowohl Verkehrsunfälle und Stürze, als auch Unfälle im Sport stehen an oberster Stelle.
Andere nicht-traumatische Ursachen
Weitere seltenere Gründe, warum das Rückenmark beeinträchtigt sein kann, sind:
- Raumforderungen oder Kompressionen (Druck)
Sie führen in der Regel dazu, dass die Nerven gequetscht werden und so nicht mehr adäquat mit Sauerstoff und Nährstoffen versorgt werden können. Durch die mangelnde Versorgung treten Schäden an den betreffenden Nerven auf. Diese werden verursacht durch:- Tumore
- Bandscheibenvorfall im Rückenmarkskanal (extradural/extramedullär = außerhalb der Rückenmarkshäute und des Rückenmarks)
- Syringomyelie (Höhlenbildung im Rückenmark = intramedullär)
- gefäßbedingte Störungen durch
- Mangeldurchblutung (Ischämie, wie bei einem Schlaganfall)
- Blutungen (Hämorrhagien)
- Bildung von Gasbläschen (z.B. bei zu schnellem Auftauchen: Dekompressions-/Caisson-/ Taucherkrankheit)
- metabolische (Stoffwechsel) / toxische (Gifte) Ursachen,
z.B. durch langjährigen Vitamin B12 Mangel (funikuläre Myelose) - neurodegenerative Erkrankungen,
wie z.B. Amyotrophe Lateralsklerose (ALS) - Querschnittsmyelitis (Rückenmarksentzündung), z.B.
- bei Multipler Sklerose
- bei Poliomyelitis (Kinderlähmung)
- bei systemischen Autoimmunerkrankungen (wie z.B. Lupus)
- durch Bakterien oder Viren (z.B. bei Neuroborreliose, Herpes Zoster oder HIV)
- im Rahmen von Tumorerkrankungen (paraneoplastisch)
- im Rahmen von Infektionskrankheiten (parainfektiös): Röteln, Masern, Hepatitis A, B oder C, etc.
Hier ist der Erreger zwar nicht Ursache der Rückenmarksentzündung (Myelitis), diese tritt aber häufig als Begleiterscheinung auf.
Ursachen für eine Querschnittssymptomatik können Trauma (v.a. Unfälle), Kompressionen (v.a. durch Tumore oder Bandscheibenvorfälle), Entzündungen (Querschnittsmyelitis), Durchblutungsstörungen (Ischämie) oder Blutungen (Hämorrhagien) sein. Auch im Rahmen neurodegenerativer Erkrankungen (Amyotrophe Lateralsklerose, etc.) und Stoffwechselstörungen (Vitamin B12 Mangel) kann eine Querschnittssymptomatik auftreten.
Formen der Querschnittslähmung
Abhängig davon ob alle oder nur einzelne Nervenstränge des Rückenmarks verletzt sind, spricht man von einem kompletten oder inkompletten Querschnitt. Bei inkompletten Schäden unterscheiden sich noch weitere Formen, je nach Läsionsort.
Störungen können im vorderen Teil (Anterior-Cord-Syndrom), im hinteren Teil (Posterior-Cord-Syndrom), mittig (Central-Cord-Syndrom) im Mark oder halbseitig (Brown-Sèquard-Syndrom) auftreten.
Schädigungen im Rückenmark, ganz oder nur teilweise, betreffen selten das ganze Mark, sondern eher nur ein oder mehrere Segmente. Somit wird bei Verletzungen des Rückenmarks meistens eine Läsionshöhe angegeben:
- Halswirbelsäule:
Das Zervikalmark umfasst die Segmente C1 bis C8, wobei die Nervenwurzeln oberhalb der zugehörigen Wirbel austreten. - Brustwirbelsäule:
Das Thorakalmark umfasst die Segmente TH1 bis TH12, wobei diese und alle tieferliegenden Nervenwurzeln unterhalb der zugehörigen Wirbel austreten. - Lendenwirbelsäule:
Das Lumbalmark gliedert sich in L1 bis L5. - Kreuzbein:
Hier befindet sich das Sakralmark mit seinen Abschnitten S1 bis S5. - Steißbein:
Dieser Abschnitt wird als Kokzygealmark (Co1) bezeichnet.
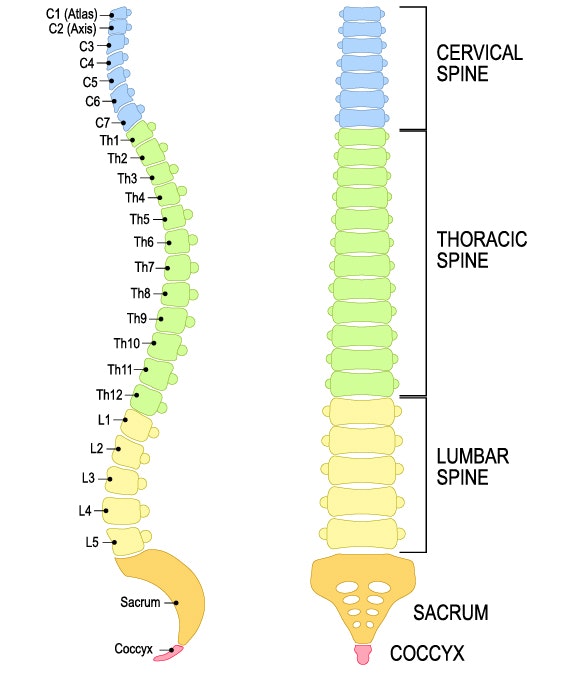
Durch die Schädigungshöhe ergeben sich wiederum unterschiedliche Schädigungsformen. Liegt eine Verletzung der oberen Segmente vor, kommt es zu einer Tetraplegie/-parese, d.h. Lähmungen treten in den Armen und Beinen auf. Bei einem tieferen Querschnitt kommt es zur Paraplegie/-parese, also einer Lähmung der Beine. Liegt der Querschnitt im Lumbalmark (ab Th12/L1) kann es zu einem Conus-Syndrom kommen, wobei vor allem die Blasen- und Darmfunktion sowie die Potenz betroffen sind. Entsteht eine Verletzung am unteren Ende des Rückenmarks (Cauda equina), treten zusätzlich zu Blasen-, Darm- und Potenzstörung auch noch Lähmungen der Beine auf.
Zur Klassifikation der erworbenen Querschnittslähmung wird die „American Spinal Injury Association (ASIA) Impairment Scale“ genutzt. Je nach Lähmungsausmaß unterscheiden sich folgende Kategorien (American Spinal Injury Association 1992):
- ASIA A - Komplett: Keine Funktion (Spüren und Bewegung) in sakralen Segmenten S4-S5
- ASIA B - Inkomplett: Sensible (Spüren) aber keine motorische (Bewegung) Funktion unterhalb des Verletzungsniveaus (Ausdehnung bis S4/S5)
- ASIA C - Inkomplett: Motorische Funktion (Bewegung) ist unterhalb des Schädigungsniveaus erhalten, wobei sich die Mehrzahl der Muskeln entweder nicht oder nur in geringem Ausmaß gegen die Schwerkraft bewegen können.
- ASIA D - Inkomplett: Motorische Funktion (Bewegung) ist unterhalb des Schädigungsniveaus erhalten, wobei sich die Mehrzahl der Muskeln gegen die Schwerkraft oder sogar gegen Widerstand bewegen können.
- ASIA E -
Normal: Normale Funktionen (Spüren und Bewegung)
Symptome bei Querschnittslähmung
Abhängig von der Art der Querschnittslähmung (komplett oder inkomplett) sind das Bewegen und/oder das Spüren beeinträchtigt. Zur Störung der Steuerung innerer Organe kann es bei Läsionen oberhalb des 5. Brustwirbels durch die Abtrennung des sympathischen Nervensystems kommen. Allgemein gilt je höher der Querschnitt liegt, desto mehr Körperteile sind betroffen.
Motorische Symptome (Bewegung):
- spastische Lähmung (Parese) unterhalb der Schädigungsstelle
- schlaffe Lähmung (Parese) auf Schädigungsniveau
Sensible Störungen (Spüren):
- Störung von Schmerz, Temperatur, Berührungs- und Druckempfinden (protopathische Sensibilität)
- Störung des feinen Tastsinnes oder Diskriminationssinn (epikritische Sensibilität)
- Störung des Lagesinnes (Tiefensensibilität)
Autonome Störungen (innere Organe):
- neurogene Blasenstörungen
- Mastdarmentleerungsstörungen
- erektile Dysfunktion
- trophische Störungen, Schweißdrüsensekretion
- Störung der peripheren Kreislauf-/Temperaturregulation
Verlauf einer Querschnittslähmung
Eingeschränkte Motorik / akute Folgen
Unmittelbar nach dem Trauma kommt es unterhalb der Schädigungsstelle zu einer totalen Funktionslosigkeit der Muskulatur und einem Ausbleiben der Reflexe (spinaler Schock). Des Weiteren kommt es zur Tachykardie (Herz schlägt schnell), wobei Pulse
gut tastbar sind und die Hände gut durchblutet sind (differentialdiagnostisch zum klassischen Schockzustand). Diese pseudoschlaffe Parese hält einige Tage bis Wochen an, bevor sich im Rahmen eines Reorganisationsprozesses eine Spastik (überhöhte
Muskelanspannung) entwickelt.
Langzeitschäden bzw. Lebenserwartung
Abhängig von der Art und Ausprägung der Querschnittssymptomatik treten unterschiedliche Symptome und Folgen auf. Häufige Probleme bei länger bestehender, stark ausgeprägter Symptomatik sind Dekubitus (Wundliegen) und Kontrakturen (schmerzhafte Versteifung von Gelenken) durch die Spastik (übersteigerte Spannung der Muskulatur).
Ob die Lebenserwartung beeinträchtigt ist, hängt ebenfalls stark von der Ausprägung und vor allem von der Höhe des Querschnitts ab. Bei Para- und Tetraplegikern ist die Lebenserwartung lediglich gering reduziert (Niethard & Pfeil 2005). Treten mehrere Begleiterscheinungen auf, z.B. wenn eine Beatmung notwendig ist, kann die Lebenserwartung stärker reduziert sein.
Heilungsdauer / Heilungschancen
Die Heilungschancen sind unterschiedlich, in Abhängigkeit von der Ursache. Tritt eine inkomplette Querschnittssymptomatik, beispielsweise durch einen Bandscheibenvorfall auf, kann durch die Behebung der Ursache (die Entfernung der Bandscheibe) die Bedrängung des Rückenmarks aufgehoben werden und die Symptomatik verschwindet. Ist das Rückenmark durch den Druck der Bandscheibe bereits geschädigt worden, können auch Restsymptome bleiben.
Kann die Ursache nicht behoben werden, ist die Schädigung also permanent, gibt es derzeit noch keine Aussicht auf Heilung. Allerdings hilft konsequente Rehabilitation bei der Wiederherstellung von Funktionen, beim Erlernen von Kompensationsstrategien und zur Verbesserung der Lebensqualität.
Weitere Komplikationen bzw. Folgeerscheinungen
Bei gestörter Blasenfunktion, vor allem wenn die Blase nicht vollständig entleert werden kann, können vermehrt Harnwegsinfekte auftreten. Sollte eine eigenständige Entleerung der Blase gar nicht mehr möglich sein, kann ein Katheter notwendig sein.
Diagnose: Querschnittslähmung
Bildgebende Verfahren wie CT, MRT oder Röntgen dienen der Diagnosestellung einer möglichen Querschnittslähmung.
In erster Linie muss im Diagnoseprozess die Ursache der Querschnittslähmung festgestellt werden. Durch die Anamnese (Bericht über den bisherigen Verlauf) und eine klinisch-neurologische Untersuchung können erste Hypothesen gestellt werden. Je nach Verdacht können verschiedene Untersuchungen sinnvoll sein:
- Röntgen, Computertomographie (CT) zur Darstellung der knöchernen Strukturen vor allem bei Verdacht auf Unfallgeschehen
- Magnetresonanztomographie (MRT) zur genaueren Beurteilung des Rückenmarks
- Liquorpunktion zur Untersuchung der Rückenmarksflüssigkeit
- neurophysiologische Untersuchungen (evozierte Potenziale – EVP) zur Beurteilung der Nervenleitfähigkeit
- Untersuchung der Blutversorgung und Blutgefäße vor allem bei traumatischen Verletzungen im Halsbereich
- Blutuntersuchung
Therapie bei Querschnittslähmung
Die zumeist durch Unfall aufgetretene akute Querschnittsverletzung muss umgehend behandelt werden. Durch den Notarzt kommt der Frischverletzte mit Rettungswagen oder Hubschrauber in den Schockraum der nächstgelegenen Spezialklinik. Im Krankenhaus erfolgt:
- die Diagnosestellung
- die akute Behandlung von Komplikationen (Darmverschluss, Herzkreislaufversagen, etc.)
- gegebenenfalls eine Operation (bei Knochenbruch: Versteifung/Verplattung)
- eine intensivmedizinische Überwachung und Nachbetreuung
Liegt der Querschnittslähmung ein Tumor oder eine sonstige Raumforderung (z.B. Bandscheibenvorfall) zu Grunde, sind das weitere Indikationen für Operationen. Spezielle Medikamente sind bei entzündlichen Ursachen, Tumoren, Gerinnungsstörungen oder traumatisch bedingten starken Schmerzen ebenfalls Bestandteil der Routinebehandlung.
Im weiteren Verlauf kann eine symptomatische Therapie zur Behandlung von Sexualstörungen, Harnblasenfehlfunktion und Empfindungsstörungen (Dysästhesien) notwendig werden. Die im späteren Heilungsstadium auftretende Spastik kann ebenfalls behandlungsbedürftig sein. Diese pathologisch erhöhte Muskelspannung kann medikamentös behandelt werden (Botox, Baclofen), wobei sich die Kombination mit Elektrotherapie als vorteilhaft herausgestellt hat (Cotoi et al. 2018). Auch frühzeitige Physio- und Ergotherapie ist besonders wichtig zur symptomatischen Behandlung.
Blasen- und Mastdarmstörungen werden weitestgehend kompensatorisch behandelt. Die zumeist spastische Blase kann durch einen Dauerkatheter oder durch mehrmals tägliches Katheterisieren mit Einmalkatheter kontrolliert werden. Regelmäßige urologische Kontrollen sind in diesem Fall besonders wichtig. Der schlaffe oder spastische Darm wird in erster Linie durch die Regulation der Ernährung und somit der Regulation der Festigkeit des Stuhls und durch digitale Stimulation kompensiert.
Rehabilitation bei Querschnittslähmung
Physiotherapie, Ergotherapie & weitere Versorgung
Bereits während des stationären Aufenthaltes wird ehestmöglich mit der Therapie begonnen. Ziel der Therapie ist die größtmögliche Selbständigkeit des Betroffenen im Alltag sowie die soziale und berufliche Reintegration.
Die Physiotherapie beschäftigt sich vor allem mit der Wiederherstellung von Funktionen, dem Training spezifischer Aktivitäten und der Fortbewegung mit oder ohne Hilfsmittel. Je nach Schweregrad der Schädigung kann auch die selbständige Rollstuhl-Nutzung oder das eigenständige Bewegen im Bett im Vordergrund stehen. Ein Ausgleich zwischen wiederherstellenden und kompensatorischen Maßnahmen ist der Schlüssel, damit der Betroffene den Alltag erfolgreich meistern kann.
Des Weiteren dient die Physiotherapie auch dem Erhalt und der Verbesserung der pulmonalen Situation. Da die Lungenentzündung als eine der schwereren Komplikationen gilt und ein hohes Risiko darstellt, werden die Patienten unter diesem Aspekt in wiederholten
Reha-Phasen behandelt. Die konsequente Therapie soll den funktionellen Status verbessern oder wiederherstellen und damit das Infektionsrisiko minimieren.

Physio- und Ergotherapie bei (inkompletter) Querschnittslähmung
In der Ergotherapie stehen die Selbstversorgung, das An- und Ausziehen sowie die Haushaltsführung im Vordergrund. Gerade in diesem Setting spielen Kontextfaktoren (Alter, Geschlecht, Fitness, häusliches Leben, familiäres
Umfeld, etc.) eine wesentliche Rolle für die erfolgreiche Integration des Gelernten im Alltag. Die Versorgung mit Hilfsmitteln jeglicher Art kann ebenfalls das alltägliche Leben erleichtern und die Selbstständigkeit des Betroffenen
erhöhen.
Ein weiterer wichtiger Punkt, der meistens in der Ergotherapie behandelt wird, ist die zukünftige Freizeitgestaltung. Häufig haben die Therapiesitzungen das Ziel, neue Hobbies für die Betroffenen zu finden. Eine effektive Gestaltung der neu gewonnenen Freizeit ist vor allem bei Verlust der Arbeitsfähigkeit elementar.
Eine interdisziplinäre Aufgabe ist die Prävention sekundärer Komplikationen wie z.B.:
- Entstehung von Dekubitus (Wundliegen) durch die verringerte Mobilität
- Entwicklung von Kontrakturen (schmerzhafte Versteifung von Gelenken) durch die überhöhte Muskelanspannung (Spastik)
Sowohl in der Therapie, als auch im familiären bzw. pflegerischen Umfeld zu Hause muss auf Warnhinweise geachtet und gegebenenfalls sofort eingegriffen werden. Spezialmatratzen und Schienen können in diesen Fällen hilfreich sein.
Funktionelle Elektrostimulation bei (inkompletter) Querschnittslähmung
Elektrotherapie
Bei inkomplettem Querschnitt steht das Wiederherstellen von Funktionen im Vordergrund. Die EMG-getriggerte funktionelle Elektrostimulation (EMG FES) ermöglicht dem Betroffenen durch die mehrkanalige Stimulation ein alltagnahes Üben (Popovic et al. 2011).
Die funktionelle Elektrostimulation dient nicht nur zur Wiederherstellung von Funktionen, sondern auch zu Behandlung von Spastik. Gerade in Kombination mit Botox zeigt sich die Behandlung besonders vorteilhaft gegenüber Botox Injektionen alleine (Cotoi et al. 2018).
Die schlaffe Lähmung auf Schädigungshöhe stellt für den Betroffenen durch das Kraftdefizit meist das größte Problem dar. Durch Stimulation mit angepassten Strömen (geringe Frequenz, lange Impulsdauer) kann die Struktur erhalten und die Kraft des Muskels verbessert werden (Kern et al. 2010). Die elektrische Stimulation kann sogar noch Jahre nach der Querschnittlähmung möglich sein (Kern et al. 2002), sogar bei kompletter Denervation (Kern et al. 2017).
In diesem Zusammenhang steht auch die Schmerzprävention der subluxierten Schulter im Vordergrund. Durch die Behandlung mit neuromuskulärer Elektrostimulation kann der durch die (Teil-)Denervation zunehmende muskuläre Abbau, und somit die Subluxation, aufgehalten werden (Koyuncu et al. 2010; Fil et al. 2011).
Bei komplettem Querschnitt bzw. hoher Schädigung steht die Förderung der unter Umständen noch teilinnervierten oberen Extremitäten im Vordergrund. Stimulation zur Förderung der Stützfunktion und das Erlernen einer Funktionshand nach Sehnentransplantationen sollen erleichtert werden (Bersch & Fridén 2016).
Bei Patienten mit Paraplegie (Th2-Th5) und Tetraplegie, bei denen die willkürliche Ansteuerung der Bauchmuskeln nicht mehr möglich ist, stellt die funktionelle Elektrostimulation ebenfalls eine wichtige Behandlungsmethode dar. Die Bauchmuskulatur, die für die forcierte Ausatmung und den Hustenstoß verantwortlich ist, kann durch die Stimulation aktiviert und somit das Husten möglich werden (Gollee et al. 2008).
Sollten Sie als Arzt oder Therapeut Interesse an Fortbildungen zur funktionellen Elektrostimulation haben und eine STIWELL® Einschulung direkt in Ihrem Institut oder online wünschen, kontaktieren Sie uns
Informieren Sie sich, wie die funktionelle Elektrostimulation mit dem STIWELL® bei der Therapie einer inkompletten Querschnittslähmung eingesetzt werden kann!
American Spinal Injury Association (1992). ASIA classification, Standards of neurological and functional classification of spinal cord injury. American Spinal Injury Association Chicago.
Bersch, I., & Fridén, J. (2016). Role of functional electrical stimulation in tetraplegia hand surgery. Archives of physical medicine and rehabilitation, 97(6), 154-159[CK1] .
Cotoi, A., Iliescu, A., Foley, N., Mirkowski, M., Harris, J., Dukelow, S., Knutson, J., Chae, J., Miller, T., Lee, A., Janssen, S. & Teasell, R. (2018). EBRSR Evidence-Based Review of Stroke Rehabilitation. Chapter 10. Upper Extremity Interventions, 91.
Fil, A., Armutlu, K., Atay, A. O., Kerimoglu, U., & Elibol, B. (2011). The effect of electrical stimulation in combination with Bobath techniques in the prevention of shoulder subluxation in acute stroke patients. Clinical rehabilitation, 25(1), 51-59.
Gollee, H., Hunt, K. J., Allan, D. B., Fraser, M. H., & McLean, A. N. (2008). Automatic electrical stimulation of abdominal wall muscles increases tidal volume and cough peak flow in tetraplegia. Technology and Health Care, 16(4), 273-281.
Kern, H., Carraro, U., Adami, N., Biral, D., Hofer, C., Forstner, C., ... & Paolini, C. (2010). Home-based functional electrical stimulation rescues permanently denervated muscles in paraplegic patients with complete lower motor neuron lesion. Neurorehabilitation and neural repair, 24(8), 709-721.
Kern, H., Hofer, C., Mödlin, M., Forstner, C., Raschka‐Högler, D., Mayr, W., & Stöhr, H. (2002). Denervated muscles in humans: limitations and problems of currently used functional electrical stimulation training protocols. Artificial organs, 26(3), 216-218.
Kern, H., Hofer, C., Loefler, S., Zampieri, S., Gargiulo, P., Baba, A., ... & Carraro, U. (2017). Atrophy, ultra-structural disorders, severe atrophy and degeneration of denervated human muscle in SCI and Aging. Implications for their recovery by Functional Electrical Stimulation, updated 2017. Neurological research, 39(7), 660-666.
Koyuncu, E., Nakipoğlu-Yüzer, G. F., Doğan, A., & Özgirgin, N. (2010). The effectiveness of functional electrical stimulation for the treatment of shoulder subluxation and shoulder pain in hemiplegic patients: A randomized controlled trial. Disability and rehabilitation, 32(7), 560-566.
Niethard, F. U., & Pfeil, J. (2005). Orthopädie. Stuttgart: Georg Thieme Verlag.
Popovic, M. R., Kapadia, N., Zivanovic, V., Furlan, J. C., Craven, B. C., & McGillivray, C. (2011). Functional electrical stimulation therapy of voluntary grasping versus only conventional rehabilitation for patients with subacute incomplete tetraplegia: a randomized clinical trial. Neurorehabilitation and neural repair, 25(5), 433-442.
Schweizer Paraplegiker Vereinigung (2012). Querschnittlähmung. Paradidact SPV Nottwil.

