Fazialisparese
Die Fazialisparese (auch Facialisparese) bezeichnet die Lähmung der Muskulatur, die vom Gesichtsnerv (Nervus facialis) aktiviert (innerviert) wird. Die Lähmung ist zumeist einseitig und beeinträchtigt Bewegungen der Stirn, des Auges, der Nase und des Mundes.
Die Parese kann durch eine zentrale oder periphere Schädigung entstehen, also z.B. durch einen Schlaganfall, Tumore, Entzündungen oder Traumata. Die Therapie der Fazialisparese ist besonders bei längerem Bestehen bzw. unvollständiger Ausheilung von großer Bedeutung.
Erfahren Sie mehr zur Fazialisparese: Welche Therapiemethoden & langfristigen Heilungschancen gibt es? Definition, Zahlen, Ursachen & Diagnose im Überblick …
Was ist eine Fazialisparese?
Eine Fazialisparese (ICD-Code: G51.0, P11.3, S04.5) beschreibt die zumeist einseitige Lähmung von bestimmten, v.a. mimischen Muskeln im Gesicht, die durch den Gesichtsnerv (N. fazialis) innerviert werden.
Der N. fazialis ist der siebte (VII) der zwölf (XII) Hirnnerven und ist paarig angeordnet, d.h. es gibt einen linken und rechten Gesichtsnerv. Als Hirnnerven bezeichnet man jene Nerven, die aus dem Gehirn (Hirnnervenkerne) entspringen und direkt zum Endorgan (Muskel, Drüse, etc.) verlaufen. Alle anderen Nerven, die in die Peripherie (Arme, Beine, Rumpf) münden, verlaufen indirekt, d.h. sie müssen im Rückenmark umgeschaltet werden.
Der N. fazialis innerviert sowohl die mimische Muskulatur (Muskeln der Stirn, des Auges, der Nase und des Mundes sowie einen Hautmuskel des Halses - das Platysma), den M. stapedius im Gehörgang, Teile der „Schluck-Muskulatur“ (hintere
Anteile der suprahyoidalen Muskulatur), als auch die vorderen 2/3 der Zunge zur Geschmackswahrnehmung (sensorisch) und fast alle Kopfdrüsen (viszeromotorisch).
Formen der fazialen Lähmung
Durch den komplexen Aufbau unseres Gehirns und der Nerven können Schädigungen an den unterschiedlichsten Stellen zum Erscheinungsbild einer fazialen Parese, also zur Lähmung der Gesichtsmuskulatur, führen.
Ist die Verbindung zwischen Hirnrinde (Cortex) und den motorischen Kerngebieten im Hirnstamm (genauer: Brücke/Pons) betroffen, spricht man von einer zentralen oder supranukleären Parese. Eine Schädigung im Fazialiskern selbst (nukleäre Parese) kommt eher selten vor.
Am häufigsten ist der Nerv in seinem Verlauf unterhalb der Hirnnervenkerne bis zum Endorgan (infranukleär) beschädigt. Hierbei handelt es sich um eine periphere Fazialisparese. Spricht man von einer Fazialisparese,
ist im Regelfall die periphere Lähmung von bestimmten mimischen Muskeln durch eine Beeinträchtigung des Gesichtsnervs (N. fazialis) gemeint.
Zentrale vs. periphere Fazialisparese
Die zentrale Parese geht zumeist mit anderen Symptomen zentraler Schädigungen einher, wie z.B. Lähmungen der Arme oder Beine. Durch die Schädigung oberhalb der motorischen Fazialiskerne kommt es zum kontralateralen (gegenüberliegenden) Ausfall der innervierten mimischen Muskeln. Hierbei bleibt, wenn auch weniger stark, die Muskulatur der oberen Gesichtshälfte intakt, sodass die Stirn gerunzelt und das Lid geschlossen werden kann. Das liegt daran, dass die Muskulatur der oberen Gesichtshälfte nur zu 2/3 von den gegenüberliegenden und zu 1/3 von den gleichseitigen Fazialiskernen versorgt wird (Hacke 2016).
Im Unterschied dazu liegen die Symptome bei einer peripheren Fazialisparese immer auf der gleichen (ipsilateralen) Seite wie die Schädigung, wobei zumeist auch die Stirn- und Lidmuskulatur mitbetroffen ist. Des Weiteren können auch nicht-motorische Fasern betroffen sein, was zu einer Beeinträchtigung der Geschmacks- und/oder Drüsenfunktion führen würde.
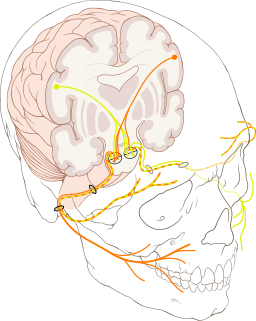
Man unterscheidet je nach Ort der Schädigung eine zentrale (supranukleäre) faziale Parese und eine periphere (nukleäre oder infranukleäre) Fazialisparese. Erfahren Sie mehr über die Symptome und die Behandlung der peripheren und zentralen Parese.
Ursachen einer Fazialisparese
Gesichtsnervenentzündung
Eine Fazialisparese kann durch eine Entzündung entstehen. In diesem Fall spricht man von einer Gesichtsnervenentzündung. Hierbei kommt es zu einer Entzündung des peripheren Nervs durch Viren oder Bakterien. Mögliche Erreger sind:
- neurotrope Viren (Viren, die Nervenzellen befallen, z.B. HIV)
- Zoster-Viren (im Rahmen des Zoster oticus)
- Borrelien (Neuroborreliose)
Periphere Fazialisparese
Die Lähmung der Gesichtsmuskulatur durch eine periphere Schädigung, also einer Beeinträchtigung des Gesichtsnervs (N. fazialis) selbst, kann verschiedene Gründe haben. In 60-75 % der Fälle ist die Ursache ungeklärt (idiopathisch), den übrigen 25-40 % liegen verschiedenste Ursachen zu Grunde (Finkensieper et al. 2012 ).
Mögliche Ursachen für die Entwicklung einer peripheren Fazialisparese:
- Idiopathisch
Hierbei ist die Ursache der Entstehung unklar.
- Traumatisch
Es kommt zu Verletzungen des Gesichtsnervs, häufig durch Brüche des Felsenbeins.
- Tumore
Zumeist wird der Nerv durch die Bedrängung des Tumors geschädigt. Verschiedene Tumore können den Nerv beeinträchtigen:- Tumore der Ohrspeicheldrüse (Parotistumore)
- Schwannom des N. fazialis
- Akustikusneurinom (Vestibularisschwannom)
- Perlgeschwulst (Cholesteatom)
- Tumore im Kleinhirnbrückenwinkel
- Streuung von Tumorzellen in die Hirnhäute (Meningeosis neoplastica)
- Iatrogen (durch den Arzt verursacht)
Die Schädigung des Gesichtsnervs kann ebenfalls als mögliche Komplikation im Rahmen der OP bei Entfernung der Ohrspeicheldrüse (Glandula Parotis) oder der Unterkieferspeicheldrüse (Glandula Submandibularis) auftreten.
- Im Rahmen folgender Syndrome
- Guillain-Barré-Syndrom (akut entzündliche Erkrankung peripherer Nerven) Besonders bei: Miller-Fischer Syndrom (eine Variante des GBS)
- Carey-Fineman-Ziter-Syndrom (angeborenen Hirnfehlbildung)
- Möbius-Syndrom (angeborenes Fehlbildungssyndrom)
- Melkersson-Rosenthal-Syndrom (entzündliche Erkrankung von Arterien)
- Heerfordt-Syndrom (Entzündung der Ohrspeichel- und Tränendrüse)
Auch im Rahmen von Stoffwechselerkrankungen, wie z.B. bei Diabetes mellitus (v.a. in Verbindung mit arterieller Hypertonie) und in der Schwangerschaft (v.a. im letzten Trimenon) kann sich eine Fazialisparese entwickeln (Heckmann et al. 2017).
Je nach Ursache kann die Fazialisparese auch spezielle Namen haben:
- Bell´sche Lähmung oder Bell´s Palsy bei idiopathischer Fazialisparese
- Ramsay-Hunt-Syndrom im Rahmen des Zoster oticus
- Mona-Lisa-Syndrom im Rahmen der Schwangerschaft
Zentrale faziale Parese
Führt eine zentrale Schädigung, also eine Funktionsstörung im Gehirn, zu einer Lähmung der Gesichtsmuskulatur, kann das ebenfalls mehrere Ursachen haben:
- Schlaganfall
- Multiple Sklerose
- Tumore
- etc.
Tritt eine Lähmung der Gesichtsmuskulatur plötzlich ein, egal ob eine periphere oder zentrale Ursache zu Grunde liegt, sollte das immer als Notfall betrachtet und umgehend ein Arzt aufgesucht werden.
Je nach Ort der Schädigung (peripher oder zentral) gibt es unterschiedliche Ursachen, die für die Lähmung verantwortlich sein können. Am häufigsten ist die Ursache für die Entstehung jedoch unklar. Ist das der Fall, spricht man von einer idiopathischen Fazialisparese (oder auch Bell´s Palsy).
Symptome der Fazialisparese
Da in der Regel der periphere Nerv auf einer Seite betroffen ist, äußern sich die Symptome meist einseitig, d.h. es kommt zur halbseitigen Gesichtslähmung. Nur in seltenen Fällen, wie z. B. bei Borreliose, kann es zu einer beidseitigen Fazialisparese kommen.
Hauptsymptom der Schädigung des Gesichtsnervs ist die Lähmung der mimischen Muskulatur, die folgendermaßen sichtbar wird:
- hängender Mundwinkel
- hängendes Augenlied
- Stirnrunzeln nicht möglich
Die Augenmuskellähmung führt häufig zu einem fehlenden Lidschluss. Dabei besteht die Gefahr, dass das Auge austrocknet, was unbedingt symptomatisch therapiert werden muss.
Neben den Muskeln können durch die Schädigung des N. fazialis auch andere Funktionen des Nerves betroffen sein. Beeinträchtigungen können sich wie folgt äußern:
- Tränenbildung verringert
- Geräuschempfindlichkeit (Hyperakusis durch Ausfall des M. stapedius)
- Speichelproduktion vermindert
- Geschmackswahrnehmung gestört (vordere 2/3 der Zunge)
Schmerzen, Taubheit oder Kribbeln einer Gesichtshälfte kommen nicht durch die Schädigung des Gesichtsnervs zu Stande, sind aber bei manchen Schädigungen durch die Mitbeteiligung anderer Nerven (N. trigeminus) gelegentlich zu beobachten.
Verlauf & Prognose bei Fazialisparese

Die Dauer und die Aussicht auf Heilung sind stark abhängig von der Ursache, Art und Ausmaß der Fazialisparese.
Die zumeist spontan aufgetretene idiopathische Fazialisparese hat eine relativ gute Prognose. In 71 % der Fälle bildet sich die Lähmung in der Regel innerhalb von Tagen oder Wochen, seltener nach Monaten von selbst zurück. Nur bei etwa 29 % der Betroffenen bleiben motorische Defizite und bei 16 % kommt es zur Entwicklung von Synkinesien, das sind z.B. Mitbewegungen des Auges bei Mundschluss (Peitersen 2002). Eine gute Prognose haben ebenfalls erstmals aufgetretene einseitige Fazialisparesen, vor allem wenn die Betroffenen „jung“ sind (< 60 Jahren) und der Nerv nur teilweise geschädigt ist (Neurapraxie).
Ist der Nerv stark geschädigt oder sogar komplett durchtrennt (Axonotmesis), wie es z.B. bei schweren Felsenbeinbrüchen der Fall sein kann, ist eine komplette Heilung (Remission) der Symptomatik eher unwahrscheinlich. Bei einer unvollständigen Ausheilung kann es im weiteren Verlauf zu starken Asymmetrien oder Synkinesien im Gesicht kommen, die die Betroffenen zumeist sehr belasten.
Die Lähmung der Muskulatur im Mundbereich ist nicht nur psychisch belastend, sondern auch einschränkend im Alltag. Die schlaffe Muskulatur führt dazu, dass Speichel oder Flüssigkeiten beim Trinken aus dem Mundwinkel herausrinnen („drooling“) oder Nahrung in der Wangentasche liegen bleibt. Die reduzierte Kraft kann sich auch auf das Sprechen auswirken. Laute können zumeist nicht mehr adäquat gebildet werden, wodurch der Betroffene schwer verständlich wird (Dysarthrie/ Sprechstörung).
Bei schweren Schädigungen, bleibenden Defiziten, Problemen bei der Nahrungsaufnahme oder beim Sprechen ist die symptomatische Therapie und Rehabilitation besonders wichtig.
Diagnose: Fazialisparese
Die Diagnose der Fazialisparese wird meist von einem Neurologen gestellt. In manchen Fällen kann es aber auch notwendig sein, einen HNO Arzt heranzuziehen.
Der Arzt beginnt mit einer körperlichen Untersuchung, die Hinweise auf die Form und Ursache der Fazialisparese geben soll. Von allen möglichen Symptomen der Fazialisparese ist die Funktion der Gesichtsmuskulatur klinisch am leichtesten zu überprüfen. Folgende Bewegungsaufgaben können dem Betroffenen zur Diagnosestellung gegeben werden (Hacke 2016):
- Stirn runzeln
- Augen öffnen/schließen
- Nase rümpfen
- Mund/Lippen: Kussmund machen, lächeln, pfeifen, Wangen (auch einseitig) aufblasen
Kann das Auge nicht vollständig geschlossen werden, ist das Bell Phänomen zu beobachten. Dieses bezeichnet das sichtbar werden der Aufwärtsrotation des Augapfels (und damit das Weiße des Auges) durch den unvollständigen Lidschluss. Diese Bewegung ist ein physiologischer Schutzreflex des Auges, um die Hornhaut (Kornea) zu schützen (der aber nur bei 75 % der Bevölkerung auftritt).
Schwere Paresen erkennt man bereits vor der Beweglichkeitsprüfung. Bei der optischen Erst-Befundung (Inspektion) sind unterschiedlich weite Lidspalten, ein herabhängender Augen- und Mundwinkel sowie eine Asymmetrie der Gesichtsfalten erkennbar.

Die Diagnostik der Gesichtslähmung erfolgt durch optische und klinische Prüfung, gefolgt von elektrophysiologischer Untersuchung, transkranieller Magnetstimulation, Lumbalpunktion oder selten der Bildgebung des Kopfes.
Zur genaueren Abklärung stehen dem Arzt weitere diagnostische Möglichkeiten zur Verfügung:
- Elektrophysiologische Untersuchung
(Elektroneurographie des distalen N. fazialis / Elektromyographie der mimischen Muskulatur)
Sie gibt eindeutigen Aufschluss, ob der Gesichtsnerv beschädigt und die Muskulatur schwach ist. - Transkranielle Magnetstimulation (am Austritt aus dem Hirnstamm)
Sie gibt v.a. in der Frühphase Hinweise auf eine periphere Problematik. - Lumbalpunktion:
Die Lumbalpunktion wird durchgeführt, um Liquor zu entnehmen. Bei Verdacht auf bestimmte Erreger kann die Liquor-Diagnostik sehr aufschlussreich sein. - Bildgebung des Kopfes (CCT oder MRT)
Sie ist in der Regel nicht notwendig. Sie wird lediglich bei Verdacht auf eine zentrale Schädigung (Schlaganfall, Tumor, etc.) durchgeführt.
Therapie bei Fazialisparese
Bei bekannter Ursache steht die Behandlung der Grunderkrankung im Vordergrund. Ist die Ursache unbekannt, wie bei der idiopathischen Fazialisparese, beinhaltet die medikamentöse Standard-Therapie die Gabe von Glukokortikoiden und/oder Virostatika.
In manchen Fällen kann aber auch eine symptomatische Therapie notwendig sein, so z.B. bei unzureichendem Lidschluss. Hier wird durch künstliche Tränen, Augensalbe und/oder Uhrglasverband das Auge vor dem Austrocknen geschützt. Bei persistierendem fehlendem Lidschluss kann manchmal auch die Lidbeschwerung durch Gold- oder Platingewichte notwendig sein.
Zur symptomatischen Behandlung von Synkinesien (Mitbewegung des Auges bei Mundbewegung) wird in Einzelfällen Botulinumtoxin (kurz: Botox) eingesetzt. Dies muss alle 3-4 Monate erneut gespritzt werden, um bleibende Erfolge zu erzielen.
Bei schwerwiegenden, bleibenden Paresen werden in bestimmten Fällen auch mikrochirurgische Techniken zur Rekonstruktion des Gesichtsnervs, z.B.
- mit dem intakten Nerv der Gegenseite (Cross-Face-Nervennaht)
- durch eine Verbindung mit anderen Nerven (Hypoglossus-Fazialis-Jump-Nervennaht)
durchgeführt. Der freie (dynamische) Muskeltransfer des Stirnmuskels (des M. temporalis) ist ebenfalls eine Option. Da die Forschung in diesem Bereich noch nicht ausgereizt ist, gibt es zusehends weitere Möglichkeiten zur operativen Versorgung.
Die Therapie erfolgt individuell, abhängig von der Ursache. Bei der häufigen idiopathischen Fazialisparese werden Glukokortikoide verabreicht. Bei geklärter Ursache wird die Grunderkrankung behandelt. Bei unvollständiger Heilung und starker Ausprägung steht die symptomatische und operative Behandlung im Vordergrund.
Behandlung der Fazialisparese
Die therapeutische Behandlung der Lähmung der Gesichtsmuskulatur wird bei zentralen Paresen, bei länger andauernden peripheren Paresen und als ergänzende Therapie bei medikamentöser Behandlung empfohlen. Die Übungen in der Logopädie, Physiotherapie und/oder Elektrostimulation dienen der Wiederherstellung von Funktionen, der Verbesserung von Bewegungsstörungen (Dyskinesien), der Kräftigung der Muskulatur und aus psychologischen Gründen zur Steigerung der Selbstwirksamkeit.
Logopädie, Physiotherapie & Ergotherapie
Bewegungsübungen zum Training der mimischen Muskulatur werden meistens von Logopäden, aber auch von Physiotherapeuten und Ergotherapeuten durchgeführt. Die Übungen können gemeinsam mit Emotionen (v.a. beim Lachen) und/oder in Kombination mit einem Spiegel durchgeführt werden. Beispiele für Übungen zum Training der mimischen Muskulatur:
- böse schauen/Augenbrauen zusammenziehen
- erstaunt schauen/Augenbrauen hochziehen
- Augen ganz (leicht/fest) oder teilweise schließen
- Augen weit öffnen
- blinzeln
- Nase hochziehen/rümpfen
- Nasenflügel weit machen
- Nase nach unten ziehen/Nasenflügel eng machen
- lächeln (mit geschlossenen/offenem Mund)
- Zähne zeigen
- Mund spitzen (pfeifen/Kussmund machen)
- Wangen aufblasen
- etc.
Verschiedene Übungen für Stirn, Augen, Nase und/oder Mund werden für jeden Patienten individuell ausgewählt und dienen der funktionellen Verbesserung (Pereira et al. 2011). Evidenz dafür gibt es vor allem bei chronischen Fällen mit moderater Parese (Teixeira et al. 2011). Bei schwerer Parese führt der frühe Beginn der Übungsbehandlung zu positiven Effekten bezüglich Schweregrad und Dauer der Rückbildung (Nicastri et al. 2013).

Elektrotherapie & Biofeedback
Bei peripheren Paresen steht die Behandlung mit speziellen Strömen (niedrige Frequenz, lange Impulsdauer) im Vordergrund. Wenn der Nerv komplett durchtrennt ist, vor allem nach chirurgischen Eingriffen, steht die Elektrotherapie im Vordergrund, um die Muskulatur vor dem Abbau (Atrophie) und der bindegewebigen Umstrukturierung zu schützen.
Der Irrglaube, dass die Stimulation die Reinnervation (Wiederherstellung der nervalen Versorgung) behindert, konnte in aktuellen Studien widerlegt werden (Carraro 2018). Erste Studien zeigen sogar die Förderung der Innervation durch die elektrische Stimulation mit niedriger Frequenz (Gordon et al. 2016).
Bei fortschreitendem Heilungsprozess, wenn die Muskeln wieder beginnen aktiv zu werden, kommt es häufig zuerst zu Synkinesien (Mitbewegung des Auges bei Mundschluss, etc.). Die Biofeedbacktherapie (BFB) ist hierbei hilfreich, um diese Mitbewegungen zu vermeiden (Pourmomeny et al. 2014). Sie zeigt sogar eine bessere Wirksamkeit als die Spiegeltherapie alleine (Dalla Toffola et al. 2012), wobei eine Kombination mit Spiegel durchaus gewinnbringend ist (Cardoso et al. 2008). Allgemein zeigen sich gute Trainingserfolge, wenn motorische Effekte verstärkt werden (Bernd et al. 2018), wie es bei der BFB Therapie der Fall ist. Die BFB Therapie kann ebenfalls als Therapie zu Hause durchgeführt werden (Volk et al. 2014).
Bei zentralen Lähmungen der Gesichtsmuskulatur wird die funktionelle Elektrostimulation (EMG-getriggerte Mehrkanal-Elektrostimulation), die Biofeedbacktherapie oder eine Kombination aus beiden angewandt. Übungen umfassen einen oder zwei Muskeln (1-kanalig oder 2-kanalig) und dienen dazu, Funktionen wiederherzustellen oder Mitbewegungen zu vermeiden.
Sollten Sie als Arzt oder Therapeut Interesse an Fortbildungen zur funktionellen Elektrostimulation haben und eine STIWELL® Einschulung direkt in Ihrem Institut oder online wünschen, kontaktieren Sie uns
Informieren Sie sich, wie die funktionelle Elektrostimulation mit dem STIWELL® bei Fazialisparese eingesetzt werden kann!
Bernd, E., Kukuk, M., Holtmann, L., Stettner, M., Mattheis, S., Lang, S. & Schlüter, A. (2018). Ein neu entwickeltes Biofeedbackprogramm zum Gesichtsmuskeltraining für Patienten mit Fazialisparese. HNO, 1-7.
Cardoso, J. R., Teixeira, E. C., Moreira, M. D., Fávero, F. M., Fontes, S. V. & de Oliveira, A. S. B. (2008). Effects of exercises on Bell's palsy: systematic review of randomized controlled trials. Otology & Neurotology, 29(4), 557-560.
Carraro, U. (2018). Exciting perspectives for Translational Myology in the Abstracts of the 2018 Spring Padua Muscle Days: Giovanni Salviati Memorial – Chapter IV-Abstracts of March 17, 2018. European journal of translational myology, 28(1), 49-78.
Dalla Toffola, E., Tinelli, C., Lozza, A., Bejor, M., Pavese, C., Degli Agosti, I., & Petrucci, L. (2012). Choosing the best rehabilitation treatment for Bell’s palsy. Eur J Phys Rehabil Med, 48(4), 635-642.
Finkensieper, M., Volk, G. F., & Guntinas-Lichius, O. (2012). Erkrankungen des Nervus facialis. Laryngo-rhino-otologie, 91(02), 121-142.
Gordon, T. & English, A. W. (2016). Strategies to promote peripheral nerve regeneration: electrical stimulation and/or exercise. European Journal of Neuroscience, 43(3), 336-350.
Hacke, W. (2016). Neurologie. (14. Aufl.). Berlin Heidelberg: Springer Verlag.
Heckmann, J. G. et al. (2017). S2k-Leitlinie: Therapie der idiopathischen Fazialisparese (Bell’s palsy). In: Deutsche Gesellschaft für Neurologie. (Hrsg.). Leitlinien für Diagnostik und Therapie in der Neurologie. Online: www.dgn.org/leitlinien (abgerufen am 07.08.2018).
Nicastri, M., Mancini, P., De Seta, D., Bertoli, G., Prosperini, L., Toni, D., ... & Filipo, R. (2013). Efficacy of early physical therapy in severe Bell’s palsy: a randomized controlled trial. Neurorehabilitation and neural repair, 27(6), 542-551.
Peitersen, E. (2002). Bell's palsy: the spontaneous course of 2,500 peripheral facial nerve palsies of different etiologies. Acta Oto-Laryngologica, 122(7), 4-30.
Pereira, L. M., Obara, K., Dias, J. M., Menacho, M. O., Lavado, E. L. & Cardoso, J. R. (2011). Facial exercise therapy for facial palsy: systematic review and meta-analysis. Clinical rehabilitation, 25(7), 649-658.
Pourmomeny, A. A., Zadmehre, H., Mirshamsi, M. & Mahmodi, Z. (2014). Prevention of synkinesis by biofeedback therapy: A randomized clinical trial. Otology & Neurotology, 35(4), 739-742.
Teixeira, L. J., Valbuza J. S. & Prado G. F. (2011). Physical therapy for Bell´s palsy (idiopathic facial paralysis). Cochrane Database Syst Rev, 7:CD006283.
Volk, G. F., Finkensieper, M., & Guntinas-Lichius, O. (2014). EMG Biofeedback Training zuhause zur Therapie der Defektheilung bei chronischer Fazialisparese. Laryngo-Rhino-Otologie, 93(01), 15-24.

