Komplexes regionales Schmerzsyndrom - CRPS
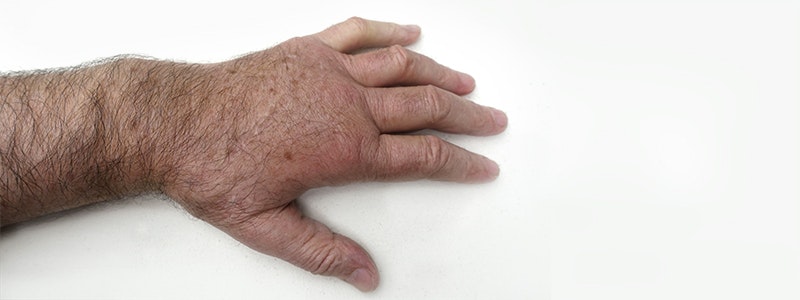
Das CRPS, früher auch als Morbus Sudeck bekannt, bezeichnet das Auftreten einer unverhältnismäßigen Entzündungsreaktion (Schwellung, Rötung, Schmerz, etc.) nach einer Verletzung. Die Entzündung bleibt dabei nicht auf die Schädigungsstelle begrenzt, sondern breitet sich auf ein ganzes Areal aus. Betroffen sind Unterarme und Hände oder Füße.
Welche Behandlungs- bzw. Therapiemethoden und welche langfristigen Heilungschancen gibt es? Definition, Zahlen, Ursachen, Diagnose im Überblick …
Was ist CRPS?
Das komplexe regionale Schmerzsyndrom (ICD Code: M89.0-, G57, G56) oder Englisch Complex Regional Pain Syndrome (CRPS) wird unter anderem auch Morbus Sudeck, Sudeck´sche Krankheit, Sudeck Syndrom, Sudeck Dystrophie, Algodystrophie, Neurodystrophie, sympathische Reflexdystrophie, Schulter-Hand-Syndrom oder Kausalgie genannt.
Das vom Hamburger Chirurgen Paul Sudeck Anfang des 20. Jahrhunderts erstmals beschriebene Phänomen bezeichnet das posttraumatische Auftreten von Schwellung, Schmerzen, Durchblutungsstörung und die daraus resultierende Schwäche und Bewegungseinschränkung. Beim CRPS sind diese Symptome so massiv, dass sie durch das Trauma selbst nicht mehr erklärbar sind. Typisch ist ebenfalls, dass sich die Symptome auf ein ganzes Gebiet ausweiten (z.B. Unterarm und Hand) und nicht auf die Schädigungsstelle (z.B. Ellbogen) begrenzt bleiben.
Diese chronisch neurologische Erkrankung betrifft ausschließlich die Extremitäten, also Hände oder Füße, wobei die Hände doppelt so häufig betroffen sind wie die Füße. Aufgrund der Einschränkung im
Alltag und der massiven seelischen Belastung durch die Schmerzen ist eine rasche symptomatische Behandlung zu empfehlen.
Ursachen / Pathogenese des CRPS
Die Ursache für die Entstehung des CRPS ist noch nicht gänzlich geklärt. Da das CRPS zumeist nach Verletzungen von Gewebe auftritt, wird ein gestörter Wundheilungsprozess angenommen. Ein Überschuss an Botenstoffen, die zu Beginn des Wundheilungsprozesses ausgeschüttet werden (Entzündungsmediatoren), wird als Auslöser vermutet. Dies führt zur Störung des autonomen (unbewussten) und zentralen Nervensystems (Gehirn).
Das autonome Nervensystem steuert unwillkürliche Funktionen (wie z.B. Verdauung, Herzschlag) im Körper. Es besteht aus Sympathikus und Parasympathikus als Gegenspieler. Der Sympathikus ist für Aktivierungsprozesse (Fluchtreaktion) und der Parasympathikus für Regenerationsprozesse (Ruhephasen) verantwortlich.
Die Entzündung im Gewebe führt zur Überreizung des Sympathikus, was eine Fehlregulation von Gefäßen, Drüsen und Schmerzwahrnehmung zur Folge hat. Diese Fehlsteuerung führt zu den charakteristischen Symptomen der Krankheit. Die Schwellung, der Schmerz und die Gewebsumstrukturierung blockieren wiederum die Wundheilung und reizen den Sympathikus weiter. Dieser ungünstige Kreislauf ist vermutlich der Grund für das lange bestehen der Erkrankung, bevor es zur Heilung kommt.
Im Rahmen der Erkrankung konnte ebenfalls eine gestörte Verarbeitung somatosensibler Reize (Spürinformation) im Gehirn festgestellt werden, was der Grund für die massive Ausbreitung der Schmerzen sein könnte.
Risikofaktoren
Das CRPS tritt gehäuft zwischen dem 40. und 60. Lebensjahr auf, wobei Frauen öfter betroffen sind als Männer. Obwohl wenig über die Entstehung der Erkrankung bekannt ist, konnten aus der Erfahrung einige Faktoren ausgemacht werden, die das Auftreten des CRPS begünstigen können.
Einige davon sind:
- gelenknahe Brüche (Frakturen)
- Nervenverletzungen
- schmerzhaftes Einrenken von Gelenken (Repositionsmanöver)
- langanhaltende Schmerzen nach Knochenbrüchen
- einengende Verbände nach Verletzungen
Statistisch gesehen entwickelt sich das CRPS bei 2-5 % der Patienten nach Nervenverletzungen an den Extremitäten und bei 1-2 % nach Brüchen (Frakturen). Dabei löst ein Unterarmbruch (Radiusfraktur) ein CRPS am häufigsten aus. Auch im Rahmen einer Operation, die ebenfalls eine Gewebsverletzung darstellt, kann sich die Krankheit entwickeln.
Das Ausmaß der Verletzung steht jedoch nicht im Zusammenhang mit dem Ausmaß des CRPS. Kleine Verletzungen können einen massiven Verlauf hervorrufen. Im Gegensatz dazu können aber auch große Gewebsschäden ausheilen, ohne
die Krankheit zu verursachen. Gelegentlich kann die Krankheit auch spontan auftreten, ohne dass ein Trauma ermittelt werden kann.
Die Erkrankung betrifft mehr Frauen als Männer, zwischen dem 40. und 60. Lebensjahr. Verletzungen von Haut, Knochen und Nerven sowie langanhaltende posttraumatische Schmerzen und einengende Verbände können die Entwicklung eines CRPS fördern.
Einteilung
Die Einteilung des CRPS kann nach der Ursache für die Entstehung des CRPS und nach dem Verlauf der Erkrankung erfolgen. Die Einteilung nach Ursache erfolgt in zwei Kategorien:
- CRPS
Typ I – Trauma ohne Nachweis für eine Nervenverletzung
Eine Schädigung des Weichteilgewebes und/oder der Knochen bzw. eine längere Ruhigstellung wird als Ursache ermittelt. Eine Verletzung peripherer Nerven kann jedoch nicht ausfindig gemacht werden. z.B.: CRPS Typ I nach distaler Radiusfraktur - CRPS
Typ II – Trauma mit Nachweis einer Nervenverletzung
Diese Form des CRPS bezeichnet eine Schädigung des Knochen- oder Weichteilgewebes im Zusammenhang mit einer Schädigung des peripheren Nervs.
Unabhängig von der Ursache, verläuft die Krankheit in verschiedenen Stadien. Klassifiziert werden die Stadien I bis III bzw. Akut-, Dystrophie- und Atrophie-Stadium.
Erfahren Sie mehr zu den jeweiligen Stadien und dem Verlauf des CRPS
Eine weitere Möglichkeit zur Unterteilung bezieht sich auf die Hauttemperatur zu Beginn der Erkrankung. Ist die Haut kalt und bläulich (livide) verfärbt, spricht man von einem primär kalten CRPS, was in 30 % der Fälle vorkommt.
Die restlichen 70 % haben zu Beginn der Erkrankung eine warme, entzündlich veränderte Haut (Bruehl et al. 2016).
Symptome des CRPS
Die betroffene Extremität (Gliedmaße) ist in mehreren Qualitäten beeinträchtigt. Das heißt, dass Sensibilität (Spüren), Motorik (Bewegung) oder das autonome (unwillkürliche) Nervensystem verändert sein können. Die Störung dieser Komponenten führt zu dem charakteristischen Bild des CRPS mit starken chronischen Schmerzen, Schwellung, Rötung, gestörter Durchblutung und Schweißsekretion. In weiterer Folge verursachen diese Symptome eine eingeschränkte Beweglichkeit und Atrophie der Muskulatur (Muskelschwund) im betroffenen Areal (Hand oder Fuß).
Folgende Störungen können im Verlauf der Erkrankung auftreten:
Somatosensorische Störungen
- chronische Schmerzen (auch in Ruhephasen)
- gesteigerte Schmerzempfindlichkeit (Hyperalgesie)
- Schmerzempfindung, sogar bei normalerweise nicht schmerzhaften Reizen (Allodynie)
- Überempfindlichkeit gegenüber Berührungsreizen (Hyperästhesie)
- Missempfindungen (Dysästhesien)
Motorische Störungen
- eingeschränkte passive und aktive Beweglichkeit (durch Schwellung, Versteifung/Kontraktur und Schmerzen)
- Einschränkung der Feinmotorik (wenn die Hände betroffen sind)
- verminderte Kraft (zumeist wegen der Schmerzen)
- Tremor (Muskelzittern) oder selten Dystonie (unwillkürliches Anspannen)
Autonome Störungen
- veränderte Hautdurchblutung, Temperatur und Farbe; von Rötung und Erhitzung bis zu Blaufärbung und Kältegefühl
- Wassereinlagerung bzw. Schwellung (Ödem)
- sudomotorische Störung: veränderte Schweißsekretion bzw. vermehrtes Schwitzen
- trophische Störung: asymmetrisches Wachstum von Haaren, Nägeln und Haut (Hyperkeratose oder dünne glänzende Haut)
Knochenveränderung
- Versteifung von Gelenken (besonders der Hand- und Fingergelenke)
- fleckige Knochenentkalkungen (nach Wochen bis Monaten)
Verlauf des CRPS
Das CRPS lässt sich in seinem Verlauf klinisch in drei Stadien einteilen. Unterteilt werden akut-entzündliches, dystrophes und atrophes Stadium. Die verschiedenen Stadien sind von unterschiedlichen Symptomen geprägt (Beckmann & Köck 2011):
Stadium I – entzündliches Stadium
- Beginn: akut nach dem auslösenden Ereignis (Stunden bis Wochen)
- Dauer: wenige Wochen bis Monate
- Symptome: Ruheschmerz (tief/brennend/stechend), Schonhaltung bis zur Schmerzsteife, Hyperalgesie, Hyperästhesie, Allodynie, rötlich-livide und feuchtwarme Haut, Schwellung
Stadium II – Dystrophiestadium
- Beginn: nach 3 bis 7 Monaten
- Dauer: 3 bis 6 Monate
- Symptome: Reduktion der Ruheschmerzen, Bewegungsschmerzen, rigide/steife Muskulatur, Muskelschwund (chronische Dystrophie), zunehmende Gelenkversteifung, blass-livide kühle und trockene Haut mit trophischen Störungen (Nägel/Haare), palmare/plantare Fibrosierung (Umbau zu Bindegewebe)
- Röntgenbefund: fleckförmige Entkalkung
Stadium III – Atrophiestadium
- Beginn: meist nach 8 Monaten
- Dauer: mehrere Monate bis Jahre
- Symptome: oft irreversibel, Gelenkversteifungen (Kontrakturen), Muskelschwund (Atrophie), völliger Funktionsverlust der betroffenen Extremität, Anhidrose (fehlende Schweißbildung), dünne (atrophische) trockene und glänzende Haut
- Röntgenbefund: milchige Osteoporose
Im Regelfall haben die Patienten eine primär warme Verlaufsform. In manchen Fällen kann die Haut im ersten Stadium auch bläulich (livide) verfärbt sein und die Extremität fühlt sich kalt an. In diesem Fall spricht man von einem primär kalten Verlauf des CRPS.
Prognose & Heilungschancen des CRPS
Der Verlauf des CRPS ist von Mensch zu Mensch unterschiedlich. Im Durchschnitt dauert die Erkrankung ein Jahr, manchmal auch länger. Danach kann es entweder zur völligen Rückbildung der Symptome kommen oder zu bleibender Behinderung und Schmerz. Der Verlauf eines primär kalten CRPS hat hierbei zumeist eine schlechtere Prognose in Bezug auf das Outcome (Vaneker et al. 2005).
Wichtig für eine positive Prognose ist, dass keine komplizierenden Faktoren dazu kommen und die Therapie initial sofort begonnen wird. Schmerzhafte Therapieverfahren, ungerechtfertigte invasive Maßnahmen und psychische Begleitsymptome beeinflussen
den Verlauf negativ. Posttraumatische Belastungssymptome und generelle Angstsymptome sollten deshalb ehestmöglich untersucht und therapiert werden (Birklein et al. 2018).

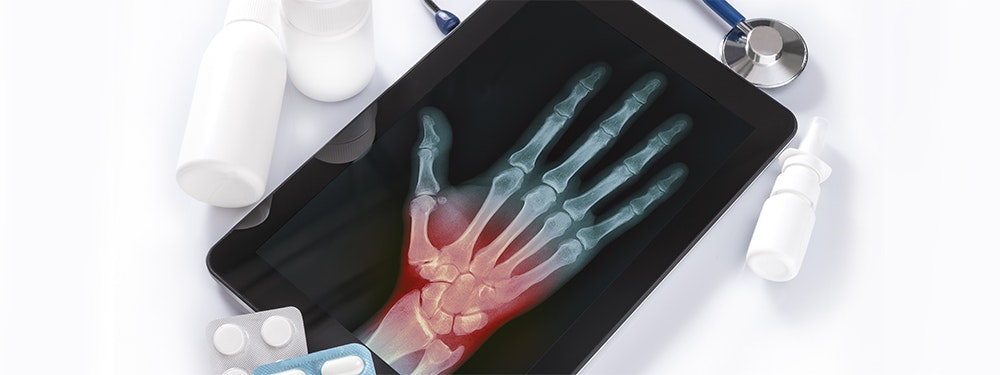
Das CRPS ist eine klinische Diagnose, die von apparativen Verfahren (z.B. Temperaturmessung, Röntgen, Szintigraphie) unterstützt werden kann.
Diagnose: CRPS
Beim CRPS handelt es sich um eine klinische Diagnose. Diese erfolgt durch die Anamnese (Erhebung der Krankengeschichte) und einer klinisch-neurologischen Untersuchung. Nach speziellen klinischen Kriterien (Symptome der Stadien) und nachdem andere Erkrankungen als Ursache der Symptome ausgeschlossen wurden, sollte eine gesicherte Diagnosestellung möglich sein.
Apparative Untersuchungen (Temperaturmessung, Bestimmung der Druckschmerzhyperalgesie, etc.) können hinzugezogen werden, um die Diagnose in zweifelhaften Fällen zu bestätigen. Zusatzuntersuchungen, wie z.B. ein Röntgen oder Szintigramm (nuklearmedizinische Untersuchung), sind vor allem in einem späteren Stadium hilfreich, um Knochenveränderungen darzustellen. Eine psychologische Abklärung erscheint aufgrund des negativen Einflusses einer psychologischen Begleiterkrankung auf den Verlauf des CRPS ebenfalls sinnvoll.
Therapie des CRPS
(Birklein et al. 2018)
Systemische medikamentöse Therapie
Darunter versteht man die Gabe von Medikamenten, die über das Blut in den gesamten Körper gelangen, ähnlich der Einnahme eines Antibiotikums bei einer Grippeerkrankung. Bei CRPS können verschiedene Präparate (Bisphosphonate, Steroide, N-Acetylcystein, etc.) über eine Infusion oder in Tablettenform verabreicht werden, um Schmerz, Funktion, Entzündung und/oder Schwellung zu verbessern.
Topische medikamentöse Therapie
Sie steht der systemischen Behandlung gegenüber und beschreibt eine lokale Therapie. Hierbei wird der medizinische Wirkstoff direkt an dem zu behandelnden Körperteil oder Organ appliziert. Im Falle des CRPS wird eine Creme (Wirkstoff: Dimethylsulfoxid) an der betroffenen Extremität aufgetragen.
Interventionelle Therapie
Sie beschreibt, im Gegensatz zur konservativen medikamentösen Therapie, die Durchführung gezielter Eingriffe (Interventionen) am geschädigten Gewebe.
Da man beim CRPS von einer Beteiligung des Sympathikus ausgeht, werden Implantationen von z.B. Sympathikusblockaden, Spinalganglien-Stimulatoren durchgeführt, um den Sympathikus zu hemmen. Da all diese Maßnahmen mit größerem Risiko (Operation, Verletzung durch Injektion) verbunden sind, sollten sie ausschließlich in Spezialkliniken, nach positiver Teststimulation/-injektion bei fehlgeschlagener Basistherapie (Pharmakotherapie & Physio-/Ergotherapie) erfolgen.
Psychotherapie
Psychotherapeutische Verfahren sollten bei psychischen Begleiterkrankungen angewandt werden oder auch wenn keine Besserung über einen längeren Zeitraum, trotz symptomatischer Therapie, eintritt. Die Angstlösung steht hierbei zumeist im Vordergrund. Mögliche Strategien sind Krisenintervention, Techniken zur Selbstwahrnehmung, Entspannungs- und Imaginationsverfahren oder kognitive Interventionen zur Überwindung von Bewegungsangst.
Sonstige Therapien
Aufgrund des unzureichenden Nachweises der Wirksamkeit können Kalzitonin und die intravenöse Gabe von Immunglobulinen nach dem derzeitigen Stand der Forschung nicht empfohlen werden. Die repetitive transkranielle Magnetstimulation (rTMS)
kann hemmend über dem betroffenen Areal angewandt werden, hat jedoch keinen nachhaltigen Effekt. Da eine Dauertherapie nicht praktikabel ist, kann auch hierfür keine Empfehlung ausgesprochen werden. Aufgrund der schlechten Studienlage
kann auch die Plasmapherese (Blutwäsche) trotz erster positiver Ergebnisse noch nicht empfohlen werden.
Die Basistherapie ist eine adäquate Schmerzmedikation in Kombination mit rehabilitativen (z.B. Physiotherapie) und gegebenenfalls psychotherapeutischen Verfahren. Weitere Maßnahmen, wie z.B. eine interventionelle Therapie, sollten nur bei Fehlschlagen der Basistherapie in Betracht gezogen werden.
Behandlung des CRPS
Ergotherapie & Physiotherapie
Eine interdisziplinäre, an den Patienten angepasste Therapie ist bei CRPS unverzichtbar. In der Physiotherapie wird vor allem die Beweglichkeit gefördert und der Patient dazu ermutigt, sich trotz der Schmerzen selbstständig zu bewegen, um Versteifungen (Kontrakturen) möglichst gering zu halten. Die Schmerzen gänzlich zu ignorieren, im Sinne einer „Pain Exposure Physical Therapy“, erscheint jedoch nicht sinnvoll (Barnhoorn et al. 2015).
Spezielle Therapieformen, wie z.B. Spiegeltherapie, „Graded Motor Imagery“ und „Exposure In Vivo“ verbessern das Zusammenspiel von Spür- und Bewegungsinformationen im Gehirn. Bei regelmäßiger Anwendung, auch im Eigentraining, verbessern sich Funktion und Schmerz, sodass Alltagsbewegungen besser möglich sind.
Ein spezielles Alltagstraining erfolgt in der Ergotherapie. Dabei soll die betroffene Extremität wieder an alltägliche Berührungen gewöhnt werden. Auch das Training der Feinmotorik und die Versorgung mit Hilfsmitteln sind wichtige Punkte der ergotherapeutischen Behandlung.
Zusätzlich zu Ergo- und Physiotherapie kann eine regelmäßige Lymphdrainage zur Reduktion der Schwellung (Ödem) durchgeführt werden.

Elektrostimulation in Kombination mit Spiegeltherapie zur Schmerzreduktion

Funktionelle Elektrostimulation der Unterarmmuskulatur zur
Schwellungsreduktion
Elektrotherapie
Eine frühfunktionelle Therapie je nach Symptomatik und Stadium des CRPS ist besonders wichtig, um Versteifungen zu verhindern, Funktionen zu erhalten sowie Schmerz und Schwellung zu reduzieren. Die funktionelle Elektrostimulation (FES) kann diesen Ansprüchen gerecht werden.
Abhängig vom klinischem Erscheinungsbild des CRPS kann aus verschiedenen Therapiemöglichkeiten gewählt werden:
- funktionelles Training/Bewegungsübungen
- Kraftaufbau
- Anregung des Lymphdrainage-Mechanismus
- sensible Stimulation zur Schmerzreduktion & Sensibilitätsverbesserung
- Verbesserung der Trophik
Mit manchen Elektrostimulationsgeräten kann ebenfalls ein selbständiges Training zu Hause durchgeführt werden. Das Eigentraining mit der Elektrotherapie erlaubt mehrmals kurze Einheiten der Übung. Durch die Variation der Stromstärke, Impulsbreiten und Frequenzen können gegebenenfalls auch nur Zuckungen ohne Bewegung hervorgerufen werden, was ein Üben unterhalb der Schmerzgrenze einfacher möglich macht.
Die EMG-getriggerte Mehrkanal-Elektrostimulation (EMG-MES) fördert das Wiedererlernen feinmotorischer Tätitigkeiten. Die EMG-MES lässt sich ebenfalls gut mit der Spiegeltherapie kombinieren. So können sich die Vorteile beider Therapien gegenseitig ergänzen.
Sollten Sie als Arzt oder Therapeut Interesse an Fortbildungen zur funktionellen Elektrostimulation haben und eine STIWELL® Einschulung direkt in Ihrem Institut oder online wünschen, kontaktieren Sie uns
Informieren Sie sich, wie die funktionelle Elektrostimulation mit dem STIWELL® bei CRPS eingesetzt werden kann!
Barnhoorn, K. J., van de Meent, H., van Dongen, R. T., Klomp, F. P., Groenewoud, H., Samwel, H., ... & Staal, J. B. (2015). Pain exposure physical therapy (PEPT) compared to conventional treatment in complex regional pain syndrome type 1: a randomised controlled trial. BMJ open, 5(12), e008283.
Beckmann, J. & Köck, F. (2011) Komplexes regionales Schmerzsyndrom. In: Grifka, J. & Kuster, M. (Hrsg.). Orthopädie und Unfallchirurgie. Berlin Heidelberg: Springer-Verlag.
Birklein F. et al. (2018). S1-Leitlinie: Diagnostik und Therapie komplexer regionaler Schmerzsyndrome (CRPS). In: Deutsche Gesellschaft für Neurologie (Hrsg.). Leitlinien für Diagnostik und Therapie in der Neurologie. Online: https://www.dgn.org/images/red_leitlinien/LL_2018/PDFs_Download/030116_LL_CRPS_2018.pdf (abgerufen am 11.09.2018).
Bruehl, S., Maihöfner, C., Stanton-Hicks, M., Perez, R. S., Vatine, J. J., Brunner, F., ... & Livshitz, A. (2016). Complex regional pain syndrome: evidence for warm and cold subtypes in a large prospective clinical sample. Pain, 157(8), 1674-1681.
Vaneker, M., Wilder-Smith, O. H., Schrombges, P., de Man-Hermsen, I. & Oerlemans, H. M. (2005). Patients initially diagnosed as ‘warm’ or ‘cold’ CRPS 1 show differences in central sensory processing some eight years after diagnosis:
a quantitative sensory testing study. Pain, 115(1-2), 204-211.

