Schädelhirntrauma (SHT)
Ein Schädelhirntrauma beschreibt die Verletzung von Hirngewebe durch äußere Einwirkung auf den Schädel, z.B. durch Unfälle oder Stürze.
Man unterscheidet je nach Schweregrad eine Gehirnerschütterung (leichtes SHT), eine Gehirnprellung (mittelschweres SHT) und eine Gehirnquetschung (schweres SHT). Abhängig vom Schweregrad des Traumas und der Art und Auswirkung der Schädigung richtet sich die Therapie und die Rehabilitation.
Was ist ein SHT, welche Behandlungs- bzw. Therapiemethoden gibt es? Definition, Zahlen, Ursachen, Diagnose im Überblick…
Was ist ein Schädelhirntrauma?
Ein SHT (ICD-Code: S06, T90.5) oder „Traumatic Brain Injury“ (TBI) bezeichnet die Schädigung des Gehirns durch äußere Gewalteinwirkung. Die Schädigung kann indirekt erfolgen, also in Folge der Gewalteinwirkung, durch subdurale, epidurale oder interzerebrale Blutungen oder Ödeme (Schwellung). Hierbei bleiben die Kopfhaut, der Schädelknochen und die Hirnhaut (Dura mater) intakt und man spricht von einem geschlossenem/gedecktem SHT.
Eine direkte Gewalteinwirkung verursacht zumeist eine Schädigung der Kopfhaut, des Schädelknochens und/oder der Hirnhäute. Dabei spricht man von einem offenen SHT.

Je nachdem wie stark das Gehirn bei der Verletzung beeinträchtigt wird, können folgende Schweregrade unterschieden werden:
- SHT 1. Grades oder Commotio cerebri
Es wird oft als „Gehirnerschütterung“ oder „leichtes Schädelhirntrauma“ bezeichnet.Betroffene haben in der Regel keine oder eine leichte Bewusstseinsstörung (wach bis somnolent; Glasgow Coma Scale (GCS) 13-15 Punkte)
- SHT 2. Grades oder Contusio cerebri
Es wird oft als „Gehirnprellung“ oder „mittelschweres Schädelhirntrauma“ bezeichnet.Betroffene haben in der Regel eine leichte bis mittelschwere Bewusstseinsstörung (somnolent bis soporös; GCS 9-12 Punkte)
- SHT 3. Grades oder Compressio cerebri
Es wird oft als „Gehirnquetschung“ oder „schweres Schädelhirntrauma“ bezeichnet.Betroffene haben in der Regel eine schwere Bewusstseinsstörung (komatös; GCS 3-8 Punkte)
Ein SHT tritt mit einer Häufigkeit von 150-300 pro 100.000 Einwohner auf, wobei 30 % der Betroffenen jünger als 30 Jahre sind. Dabei erleiden 85 % ein leichtes, 10 % ein mittelschweres und 5 % ein schweres SHT.
Kardinalsymptome eines Schädelhirntraumas sind Kopfschmerz, Übelkeit und Bewusstseinstrübung. Abhängig von Ort und Ausmaß der Schädigung können unterschiedliche Symptome hinzukommen, die das Bewegen, Spüren und/oder die kognitiven Leistungen betreffen.
Ursachen eines Schädelhirntraumas
Ein SHT entsteht zumeist durch einen Unfall. Häufige Ursachen sind Stürze, Auto- oder Sportunfälle. Gerade Kontaktsportarten, wie Eishockey, Boxen oder American Football bergen ein hohes Risiko für Gehirnverletzungen. Bei diesen Sportarten besteht das größte Risiko in wiederholten, geringen Hirnverletzungen, denen nicht genug Zeit gegeben wird auszuheilen.
Durch das wiederholte Trauma entsteht eine chronisch traumatische Enzephalopathie, auch bekannt als Boxer-Syndrom. Das erhöhte Bewusstsein für dieses Problem führte zur Einführung von „Concussion protocols“ (Gehirnerschütterungs-Protokolle)
in der Profi-Liga (NFL, NHL, NBA, etc.).

Je nach Unfallhergang unterscheiden sich verschiedene Formen der Gehirnschädigung:
- Coup / Contre-Coup
Kommt es durch starke Gewalteinwirkung zur Bewegung des Kopfes mit nachfolgendem plötzlichen Stopp, führt dies nicht nur an der Einwirkungsstelle (Coup), sondern durch die Trägheit des Gehirns auch auf der gegenüberliegenden Seite (Contre-Coup) zur Schädigung.
- Direktes Hirnstammtrauma
Durch Gewalteinwirkung auf den Unterkiefer und Überstreckung der Halswirbelsäule kommt es durch die Verschiebung der Gehirnmasse zur Schädigung des Hirnstammes.
- Diffus axonale Schädigung (DAI)
Sie entsteht bei einem gleichmäßigen Aufprall des Kopfes auf weiche Flächen (z.B. bei einem Autounfall), vor allem in Kombination mit Rotations- und Beschleunigungskräften. Hierbei kommt es zur Verdrehung des Gehirns in sich. Somit entstehen viele kleine Schädigungen und Zerreißungen der Nerven (Axone) überall im Gehirn verteilt (diffus).
- Supratentorielle Massenverschiebung & Herniation
Bei Blutungen (Subduralhämatom, Epiduralhämatom, Interzerebralhämatom) oder diffusem Hirnödem (Schwellung) im Großhirn kann es durch die Verschiebung der Hirnmasse nach unten zur Einklemmung (Herniation) von Hirngewebe (am Tentorium oder am Foramen Magnum) kommen.
Diagnose: Schädelhirntrauma
Ein SHT kann je nach Ausprägungsgrad sogar lebensgefährlich sein, deshalb besteht sofortiger Handlungsbedarf. Der Notarzt sollte sofort verständigt werden! Ist der Betroffene bei Bewusstsein, sollte er hingelegt und mit dem Oberkörper 30° hochgelagert werden. Ist der Betroffene bewusstlos, sollte er in die stabile Seitenlage gebracht werden.
Ist der Patient in ärztlicher Betreuung, erfolgt in der Regel folgender Untersuchungsablauf:
- Ersteinschätzung & Glasgow Coma Scale (GCS)
Zuerst wird der Grad der Bewusstseinstrübung sowie die Atmung und die Augen (Pupillengröße, Lichtreaktion, Optomotorik, etc.) evaluiert.
Dann erfolgt die Erhebung der GCS. Beurteilt werden hierbei das Öffnen der Augen (1-4 Punkte), die beste verbale Antwort (1-5 Punkte) und die beste motorische Antwort (1-6 Punkte). Eine hohe Punktezahl spricht dabei für keine Beeinträchtigung, eine geringe Punktezahl für eine starke Beeinträchtigung.
- Klinisch-neurologische Untersuchung
In einer genaueren Untersuchung wird auf die verschiedenen Symptome eingegangen, die zusätzlich je nach Schädigungsort und Ausmaß auftreten können. Solche Symptome können das Schlucken, das Sehen oder das Spüren betreffen.
- Bildgebende Verfahren
- Schädel- und Halswirbelsäulenröntgen bei Verdacht auf Schädel- oder Wirbelbruch
- Computertomographie (CT) und/oder Magnetresonanztomographie (MRT) zur Darstellung des Gehirns und des Schädigungsareals
- Zusatzuntersuchungen
- Elektroenzephalogramm (EEG) beim Auftreten epileptischer Anfälle
- Evozierte Potentiale (EVP) zur Messung der Nervenleitgeschwindigkeit
- Lumbalpunktion bei Verdacht auf Encephalitis (Entzündung des Gehirns)
In der Regel erfolgt eine stationäre Aufnahme für mindestens 12-24 Stunden zur Beobachtung, auch bei leichtem SHT. In schwerwiegenderen Fällen ist häufig eine Aufnahme auf die Intensivstation nötig.
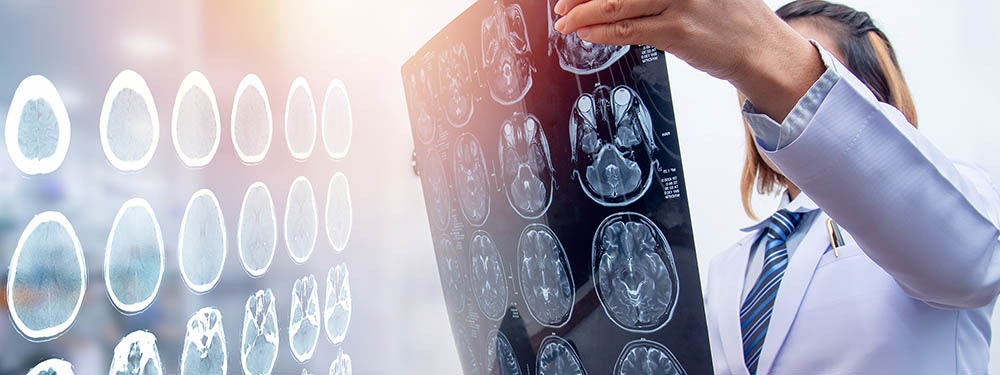
Bildgebende Verfahren wie CT oder MRT dienen zur Diagnosestellung eines möglichen Schädelhirntraumas.
Verlauf eines Schädelhirntraumas
Ein SHT 1. Grades vergeht zumeist ohne bleibende neurologische Symptome, wobei Übelkeit und Kopfschmerz noch über mehrere Tage oder Wochen anhalten können (postkommotionelles Syndrom). Ein SHT Grad 2 und 3 ist hingegen behandlungsbedürftig (Therapie Schädelhirntrauma) und macht eine gezielte Rehabilitation notwendig.
Durch die Gewalteinwirkung kommt es zu Verletzungen von Nerven und Gefäßen im Gehirn und in weiterer Folge zu Blutungen und einer diffusen Schwellung. Der starre Schädelknochen bietet begrenzt Platz und es kommt durch die Zunahme an Volumen zu einer Drucksteigerung. Der erhöhte Druck kann wiederum zu Schäden oder Einklemmungen (Herniationen) führen, die unter Umständen sogar lebensbedrohlich sein können. Durch posttraumatische Veränderungen des Zellstoffwechsels kann es zu einer weiteren Zerstörung von Hirngewebe kommen, was als sekundärer Hirnschaden bezeichnet wird.
In schwerwiegenden Fällen wachen Betroffene, v.a. bei diffusen Schädigungen und Beteiligung des Mittelhirns, nicht mehr aus dem Koma auf (Apallisches Syndrom). Bei Polytrauma-Patienten mit initial niedrigem GCS kann ein SHT sogar tödlich enden. Ein SHT gilt als häufigste Todesursache vor dem 40. Lebensjahr.
Im späteren Verlauf entwickelt sich aus Lähmungen (Paresen) durch die Gehirnschädigung eine Spastik (gesteigerte Spannung in der Muskulatur). Des Weiteren kann das geschädigte Hirngewebe Epilepsien auslösen, was jedoch durch Medikamente gut behandelbar ist. Auch Persönlichkeitsveränderungen können durch die Gehirnschädigung auftreten.
Therapie nach Schädelhirntrauma
Die Therapie des Schädelhirntraumas richtet sich nach dem Schweregrad. Bei einer Schädigung 1. Grades steht zumeist der Kopfschmerz im Vordergrund. Dieser kann durch die Gabe von Schmerzmitteln symptomatisch behandelt werden. Auch eine temporäre Bettruhe (1 bis 2 Tage) ist empfehlenswert.
Bei schwerwiegenderer Schädigung (Grad 2 und 3) mit Beeinträchtigung der Wachheit und der Atmung ist zumeist die Aufnahme auf einer Intensivstation notwendig. Hier erfolgen die Gabe von Beruhigungsmitteln (Sedierung), Flüssigkeitssubstitution und die Überwachung von Blut- und Hirndruck sowie der Durchblutung des Gehirns (Perfusionsdruck). In einigen Fällen sind sogar eine Intubation und eine künstliche Beatmung erforderlich.
Bei massiver Zunahme des Hirndrucks bei starker Schwellung erfolgt meistens ein operativer Eingriff, bei dem eine temporäre Druckentlastung durchgeführt wird. Dies kann durch die chirurgische Öffnung des Schädelknochens (Craniotomie) oder eine Drainage (Ableitung von Flüssigkeit aus dem Gehirn) erfolgen.
Ist der Betroffene außer Lebensgefahr, können die bei einem Unfall häufig auftretenden Begleitverletzungen, wie z.B. Brüche, versorgt werden.
Die Therapie des Schädelhirntraumas richtet sich nach dem Schweregrad. Von Bettruhe bis zur Intubation mit künstlicher Beatmung können diverse Handlungen notwendig sein.
Rehabilitation nach Schädelhirntrauma
Bei einer Gehirnerschütterung (Grad 1) ist eine langsame Belastungssteigerung nach der Bettruhe zu empfehlen. Gerade bei einer Unfallursache im Sport ist auf eine langsame Wiedereingliederung in den Trainingsbetrieb sowie auf ein vorläufiges „Kontaktverbot“ (Bodychecks, Tackling, etc.) zu achten.
Bei einer Gehirnprellung (Grad 2) und einer Gehirnquetschung (Grad 3) sollte der Patient trotz seiner Bewusstseinstrübung schon auf der Intensivstation regelmäßig durchbewegt und mobilisiert werden. Bei steigender Wachheit können erste Steh- und Gehversuche durchgeführt sowie eine Extubation (Entfernung des Beatmungsschlauchs) angestrebt werden.Physiotherapie, Ergotherapie & Logopädie
Abhängig von den Symptomen sind spezifische therapeutische Maßnahmen zu treffen. Treten Schluck-, Sprach- oder Sprechstörungen auf, werden diese von Logopäden behandelt. Störungen des Bewegens, die zumeist durch Lähmungen auftreten, werden durch Physiotherapeuten behandelt. Kognitive Beeinträchtigungen, wie Rechen- oder Wahrnehmungsstörungen, werden gemeinsam von Neuropsychologen und Ergotherapeuten diagnostiziert und therapiert.
Komplexere Symptome, wie Halbseitenvernachlässigung oder Apraxie (Störungen der Handlungsplanung oder des -ablaufes), müssen interdisziplinär aufgegriffen werden, da sie das gesamte Handlungsfeld des Betroffenen beeinflussen.
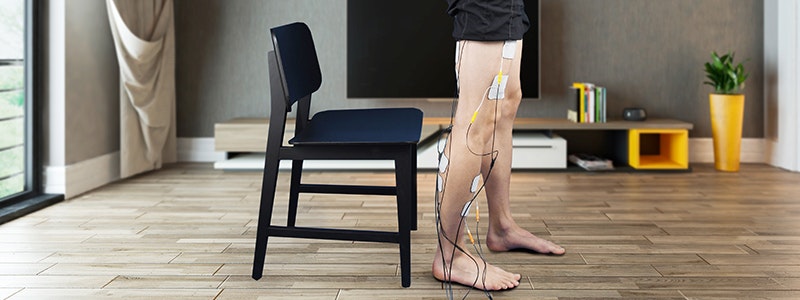
Die funktionelle Elektrostimulation kann nach einem Schädelhirntrauma zum Wiedererlernen von Bewegungsabläufen eingesetzt werden.
Elektrotherapie
Die funktionelle Elektrostimulation ist eine optimale Ergänzung zur Rehabilitation bei SHT. Bereits in der stationären Rehabilitation kann die elektrische Stimulation einer Lähmung der Muskulatur entgegenwirken. Anzustreben ist die EMG-getriggerte elektrische Stimulation, wobei der Patient die Bewegung beginnt und der zu schwache Impuls durch das Stromgerät verstärkt wird.
Mit einer mehrkanaligen Stimulation können so alltägliche Bewegungen, wie Aufstehen oder das Ergreifen eines Glases, wieder möglich werden. Durch die häufige Repetition kann das motorische Wiedererlernen beschleunigt werden (Lang et al. 2007, 2009; Hauptmann & Müller 2011) und die Integration in ein normales Alltagsleben gefördert werden.
Die Behandlungserfolge in der Therapie mit Botulinumtoxin (kurz: Botox) bei Spastik können ebenfalls durch funktionelle Elektrostimulation verstärkt werden (Hesse et al. 2005; Cotoi et al. 2018).
Auch nach Entlassung aus dem stationären Setting ist eine weiterführende ambulante Behandlung in den meisten Fällen notwendig. Anzustreben wäre ein werktägliches Training für 30-45 Minuten (Platz 2011). In der Regel beschränken sich Termine in der ambulanten Behandlung jedoch auf 2-3x pro Woche. Hier kann die Elektrostimulation durch eine gezielte Therapie zu Hause die Therapiefrequenz steigern, um optimale Erfolge zu erzielen.Sollten Sie als Arzt oder Therapeut Interesse an Fortbildungen zur funktionellen Elektrostimulation haben und eine STIWELL® Einschulung direkt in Ihrem Institut oder online wünschen, kontaktieren Sie uns
Informieren Sie sich, wie die funktionelle Elektrostimulation mit dem STIWELL® bei der Therapie eines Schädelhirntraumas eingesetzt werden kann!
Cotoi, A., Iliescu, A., Foley, N., Mirkowski, M., Harris, J., Dukelow, S., Knutson, J., Chae, J., Miller, T., Lee, A., Janssen, S. & Teasell, R. (2018). EBRSR Evidence-Based Review of Stroke Rehabilitation. Chapter 10. Upper Extremity Interventions, 91.
Hauptmann, B. & Müller, C. (2011). Motorisches Lernen und repetitives Training. In: Nowak, D. (Hrsg.) Handfunktionsstörungen in der Neurologie. Berlin Heidelberg: Springer Verlag, 214-223.
Hesse, S., Werner, C., Pohl, M., Rueckriem, S., Mehrholz, J. & Lingnau, M. (2005). Computerized Arm Training Improves the Motor Control of the Severely Affected Arm After Stroke. A Single-Blinded Randomized Trial in Two Centers. Stroke, 36, 1960-1966.
Lang, C. E., MacDonald, J. R., & Gnip, C. (2007). Counting repetitions: an observational study of outpatient therapy for people with hemiparesis post-stroke. Journal of Neurologic Physical Therapy, 31(1), 3-10.
Lang, C. E., MacDonald, J. R., Reisman, D. S., Boyd, L., Kimberley, T. J., Schindler-Ivens, S. M., ... & Scheets, P. L. (2009). Observation of amounts of movement practice provided during stroke rehabilitation. Archives of physical medicine and rehabilitation, 90(10), 1692-1698.
Platz, T. (2011). Rehabilitative Therapie bei Armlähmungen nach einem Schlaganfall. Patientenversion der Deutschen Gesellschaft für Neurorehabilitation. Bad Honnef: Hippocampus Verlag.

